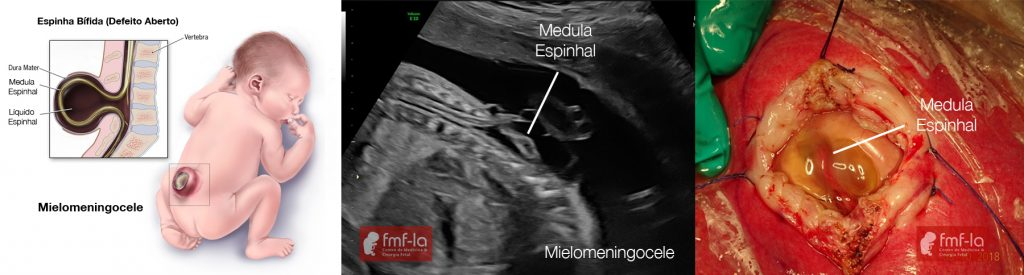
Espinha bífida é uma malformação congênita caracterizada pelo fechamento incompleto da coluna vertebral durante o desenvolvimento fetal nas primeiras semanas de gestação. Esta condição resulta na exposição ou desenvolvimento inadequado da medula espinhal e estruturas adjacentes.
Classificada como um defeito do tubo neural, a espinha bífida apresenta diversos graus de severidade, variando conforme a extensão e localização do fechamento incompleto.
Prevalência da espinha bífida
A espinha bífida é uma condição relativamente incomum, com incidência aproximada de 1 caso a cada 1.000 nascimentos no mundo. Essa prevalência varia de acordo com a região, fatores socioeconômicos e acesso à suplementação de ácido fólico durante a gestação.
Estudos mostram que a suplementação adequada de ácido fólico no período pré-concepcional e no início da gravidez pode reduzir significativamente o risco de espinha bífida e outros defeitos do tubo neural.
Classificação dos casos de espinha bífida
A espinha bífida pode ser dividida em defeitos fechados (espinha bífida oculta) e defeitos abertos (meningocele, mielomeningocele).
1. Espinha Bífida Oculta
- Variante mais comum e de menor gravidade.
- Pequena falha no fechamento da coluna vertebral, sem abertura visível.
- Geralmente assintomática e descoberta por exames de imagem feitos por outros motivos.
2. Meningocele
- Gravidade intermediária.
- As meninges se projetam por uma falha na coluna, formando estrutura cística.
- Medula espinhal mantém posição anatômica correta, com mínimo comprometimento neurológico.
- Prognóstico favorável após cirurgia corretiva.
3. Mielomeningocele
- Forma mais grave e complexa.
- Protrusão da medula e meninges por uma falha na estrutura vertebral.
- Pode causar comprometimento motor parcial ou total, disfunções urinárias e intestinais, e hidrocefalia.
- Tratamento envolve cirurgia precoce e acompanhamento multidisciplinar.
Diagnóstico da espinha bífida
O diagnóstico é feito durante a gestação por ultrassonografia morfológica:
- 1º trimestre (11 a 14 semanas): avaliação detalhada do sistema nervoso central, incluindo 4º ventrículo e translucência intracraniana.
- 2º trimestre (20 a 24 semanas): sinais característicos como “sinal do limão” e “sinal da banana” ajudam na detecção.
Opções de tratamento da espinha bífida
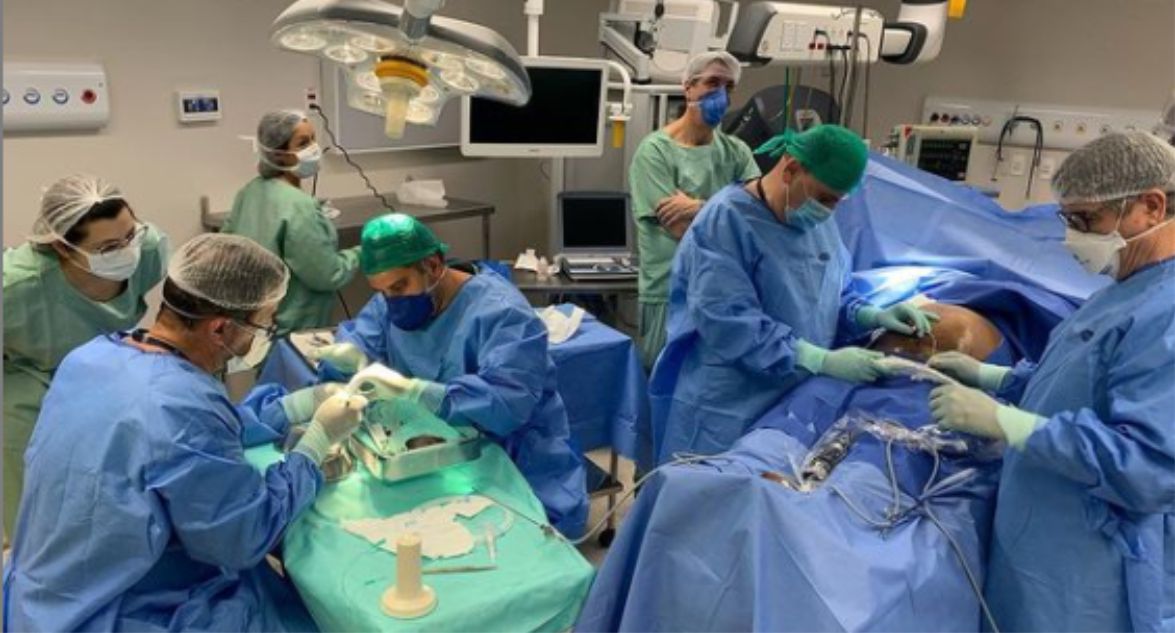
1. Tratamento Pré-Natal — Cirurgia Fetal Intrauterina
- Realizada entre a 19ª e 26ª semana.
- Fecha a abertura na coluna para proteger medula e nervos.
- Pode reduzir complicações como hidrocefalia e melhorar funções motoras.
- Procedimento complexo, com riscos para mãe e bebê.
2. Tratamento Pós-Natal
- Cirurgia pós-nascimento: indicada para meningocele e mielomeningocele.
- Tratamento da hidrocefalia: pode envolver derivação ventriculoperitoneal.
- Acompanhamento multidisciplinar: fisioterapia, ortopedia, urologia, gastroenterologia, neurocirurgia.
Benefícios da Cirurgia Fetal Intrauterina
- Proteção da medula espinhal contra danos do líquido amniótico.
- Redução da necessidade de shunt para hidrocefalia.
- Melhora na função motora e possibilidade de marcha independente.
- Prevenção da síndrome de medula presa.
- Intervenção precoce que favorece o desenvolvimento neurológico.
Resultados a longo prazo
- Melhora na mobilidade e marcha.
- Menor necessidade de shunt para hidrocefalia.
- Melhor preservação da função motora.
- Impactos positivos na função urinária.
- Possíveis riscos maternos e fetais que precisam ser avaliados.
Recomendações após a cirurgia
- Aguardar mínimo de 12 meses antes de nova gestação (técnica clássica aberta).
- Evitar parto espontâneo em gestações seguintes; programar para 37 semanas quando possível.
- Técnica fetoscópica híbrida oferece mais flexibilidade no parto.
Idade gestacional ideal
A intervenção ideal ocorre entre 25 e 26 semanas, período considerado ótimo para maximizar benefícios e reduzir riscos.
Equipe de Cirurgia Fetal FMFLA
- Dr. Renato Ximenes
- Dr. Marcio Miranda
- Dr. Mauro Villa Real
- Dr. Carlos Baldo
- Dr. André Malho
- Dr. Sérgio Cavalheiro
- Dr. Italo Suriano
- Dr. Maurício Barbosa
- Dr. Enoch Barreto